La mycoplasmose chez les femmes est une maladie infectieuse causée par les mycoplasmes de bactéries unicellulaires. Ces micro-organismes protozoaires peuvent demeurer assez longtemps sur la membrane muqueuse des organes génitaux et ne pas déranger la personne. C'est pourquoi il est souvent impossible de détecter les mycoplasmes immédiatement.
Qu'est-ce que la mycoplasmose et sa transmission?
La mycoplasmose est une maladie dont le rôle principal dans le développement est joué par la bactérie la plus simple, le mycoplasme. Ils sont présents dans le corps des animaux, des humains, à la surface des plantes. Les mycoplasmes sont des microorganismes vivants indépendants, parasites dans l’espace intracellulaire.
La structure des mycoplasmes ne permet pas de les attribuer à un virus ou à une bactérie, leur détection à l'aide d'un microscope optique est impossible.
Au total, la médecine connaît actuellement 16 types de ces microorganismes pouvant être présents dans le corps humain. 10 espèces de microbes vivent dans la bouche, le reste se trouvant sur les muqueuses du système urogénital.
La difficulté est le manque de connaissances sur certains types de bactéries, ce qui peut empêcher le diagnostic correct.
Les plus dangereux pour la santé humaine sont les types de mycoplasmes suivants:
- Mycoplasma genitalium;
- Mycoplasma hominis
Si l'analyse a montré la présence d'autres espèces, il n'y a pas lieu de s'inquiéter.
 Le plus souvent, les mycoplasmes genitalium et les hominis s’installent sur les muqueuses des organes génitaux, sans distinction de sexe ou d’âge. Ainsi, plus de 20% des filles présentent à la naissance des mycoplasmes hominis à la surface des organes génitaux. Le risque d'infecter les garçons est beaucoup plus faible.
Le plus souvent, les mycoplasmes genitalium et les hominis s’installent sur les muqueuses des organes génitaux, sans distinction de sexe ou d’âge. Ainsi, plus de 20% des filles présentent à la naissance des mycoplasmes hominis à la surface des organes génitaux. Le risque d'infecter les garçons est beaucoup plus faible.
Il y a des cas où des enfants qui ont reçu une infection en passant par le canal utérin se sont rétablis sans aucun traitement.
Mais ceci est généralement caractéristique des garçons plutôt que des filles. À cet égard, parmi les adolescentes qui s'abstiennent de tout rapport sexuel, Mycoplasma hominis n'est observé que dans 15% des cas. Mais pour ceux qui sont en contact avec un partenaire, les relations sexuelles commencent tôt, le risque de contracter ce virus est plus élevé, car la bactérie est sexuellement transmissible. Mycoplasma hominis est présent chez 25% des femmes, les hommes sont moins sensibles à cette bactérie. Chez l'homme également, il peut y avoir des organes génitaux, bien que cette bactérie soit moins commune.
Le principal mode de transmission est le contact sexuel avec une personne infectée. Dans le même temps, le risque de développer une mycoplasmose est élevé, lors de relations sexuelles génitales et anales ou orales. Le seul remède qui puisse prévenir l’infection est un moyen mécanique de protection. La mycoplasmose est souvent caractérisée par une pathologie lente, dont les symptômes n'apparaissent pas immédiatement, mais 3 à 4 mois après l'ingestion de bactéries.
Le danger de la mycoplasmose est l'absence de signes indiquant une maladie. La plupart des personnes infectées ne soupçonnent même pas la présence d'une infection.
Certains médecins n'excluent pas l'infection par la mycoplasmose par le biais d'objets de la vie quotidienne. Cependant, on ne peut pas dire avec 100% de certitude qu'une infection puisse pénétrer dans le corps de cette manière.
Symptômes de mycoplasmose
 Il n'y a pas de symptômes typiques de cette maladie. Le plus souvent, il y a des écoulements périodiques, des démangeaisons, une sensation de brûlure dans le vagin, une gêne lors de la miction.
Il n'y a pas de symptômes typiques de cette maladie. Le plus souvent, il y a des écoulements périodiques, des démangeaisons, une sensation de brûlure dans le vagin, une gêne lors de la miction.
Les symptômes dépendent de la prévalence du processus inflammatoire. Avec la défaite de l'utérus, les appendices peuvent perturber la douleur dans le bas-ventre. Si le traitement est prescrit sans diagnostic, ou si des méthodes traditionnelles sont utilisées, les processus peuvent temporairement disparaître, mais ils vont bientôt réapparaître.
La maladie suit un cours chronique. Une telle mycoplasmose est dangereuse avec les complications suivantes:
- endométrite chronique;
- infertilité;
- fausse couche du fœtus;
- développement anormal du fœtus;
- incidence élevée d'enfants dans la période périnatale.
Par conséquent, avant de commencer le traitement, il est nécessaire de soumettre un diagnostic complet.
Diagnostics
Les diagnostics comprennent les méthodes suivantes:
- PCR. Sur la base de ce diagnostic génétique moléculaire, il est possible d'identifier le problème avec une précision allant jusqu'à 96%. Pour l'analyse, on prélève du sang, du mucus, de l'urine ou un grattage du tractus urogénital. Le principal inconvénient est le coût élevé de la méthode.
- Méthode culturelle. Urine utilisée ou frottis muqueux. Il s’agit d’une analyse précise qui déterminera non seulement le type de microorganisme, mais aussi l’étude de sa résistance aux antibiotiques. L'inconvénient de cette méthode est que les spécialistes doivent cultiver une colonie de bactéries pendant longtemps. Le décodage du résultat peut également présenter certaines difficultés. Par exemple, les femmes en bonne santé peuvent aussi être atteintes de mycoplasmes, et il est important de comprendre et d’apprécier la valeur de la norme et de la pathologie.
- Échographie des organes pelviens et de la vessie. Cela déterminera le degré d'implication du système urinaire humain.
À titre d’étude supplémentaire, des tests sanguins cliniques peuvent être prescrits.
Prévention
Lors de la planification d'une grossesse, toutes les infections sexuellement transmissibles doivent être examinées et, si elles sont identifiées, elles doivent être guéries.
Autres recommandations:
- rendre visite au gynécologue une fois par an, même en l'absence de plainte;
- utiliser un préservatif en cas de doute sur le partenaire sexuel;
- abandonner le sexe occasionnel;
- surveiller l'état de l'immunité et l'améliorer;
- traiter les IST.

La mycoplasmose survient souvent sans symptômes caractéristiques, ce qui peut créer des difficultés pour le diagnostic et le traitement rapides des maladies.
Traitement de mycoplasmose
Une fois la mycoplasmose détectée, le traitement est uniquement administré avec des médicaments antibactériens. Dans certains cas, un spécialiste peut prescrire toute une gamme de médicaments: vitamines, probiotiques, immunomodulateurs.
Le traitement antibactérien est réalisé exclusivement sous la surveillance du médecin traitant, car la prescription indépendante de médicaments peut non seulement guérir la maladie, mais aussi nuire à l'organisme. En outre, lors du choix d’un spécialiste du médicament, l’analyse des données permet de déterminer les agents antibactériens les plus efficaces dans un cas particulier.
Lors du traitement des antibiotiques est tenu de suivre quelques règles simples.
Si des réactions indésirables apparaissent, signalez-les à un spécialiste et n'oubliez pas que les traitements simultanés aux antibiotiques et à l'alcool sont strictement interdits.
Les mycoplasmes étant sexuellement transmissibles, il est nécessaire d’être traités non seulement pour les femmes, mais également pour les hommes. Les médicaments antibactériens les plus populaires sont:
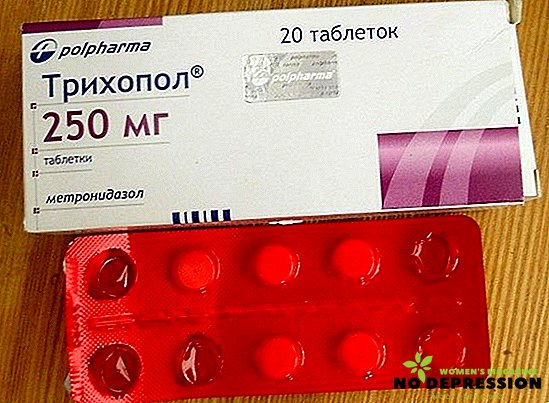
- Trichopol. Disponible sous forme de pilule. Vous permet de guérir non seulement la mycoplasmose, mais également un certain nombre d'autres maladies, telles que la chlamydia, la trichomonase. La particularité de ce médicament est la possibilité de l’utiliser en association avec des antibiotiques d’une autre série.
- Metrogil. L'outil est disponible en comprimés et sous forme de gel. Il est prescrit aux hommes pour un usage externe.
- De plus, Sumamed est prescrit pour le traitement. Utilisé sous forme de comprimés, le cours - jusqu'à 5 jours. La particularité de cet outil est sa capacité à s'accumuler dans les tissus et les cellules. C'est ce qui rend cet outil très efficace.
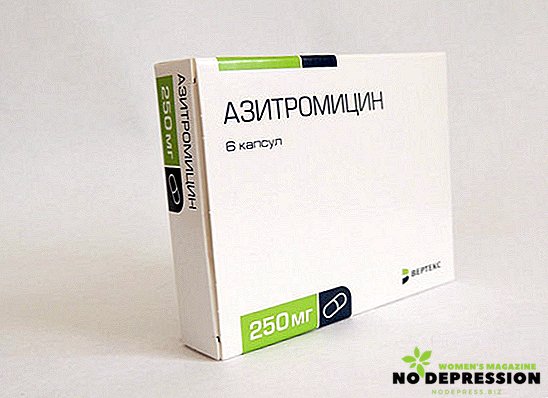
- Azithromycine. Le médicament a tendance à pénétrer dans les tissus du système génito-urinaire, à s'y accumuler, ce qui permet également d'éliminer efficacement tous les micro-organismes.
- Doxycycline Habituellement, il est prescrit dans des capsules qui doivent être lavées avec de l'eau. Mais dans de rares cas, l'administration intraveineuse peut également être prescrite. Cet outil peut être utilisé pour traiter les mères enceintes et allaitantes.
- Wilprafen. Disponible sous la forme de comprimés qui doivent être pris à un intervalle de 12 heures, la durée du traitement n’est pas inférieure à 10 jours. Peut être utilisé pour traiter les enfants de moins d'un an.
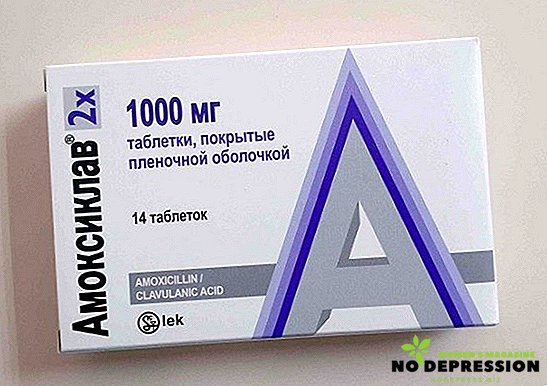
- Amoxiclav Les moyens sont rapidement absorbés, ce qui provoque sa vitesse. Surtout souvent, il est prescrit aux femmes, car il s'accumule dans les ovaires et l'utérus, produisant un effet maximal.
Les antibiotiques sont des médicaments très agressifs. Ils tuent non seulement la microflore pathogène, mais aussi la microflore utile. Par conséquent, il est également nécessaire de prendre des prébiotiques, qui vont coloniser le corps avec des bifidobactéries et des lactobacilles.
Le médecin peut prescrire Linex, Normoflorin, Florin, Lacidofil, Bifidumbakterin. Les régimes et la durée d'admission détermineront le médecin.
Dans certains cas, les médecins peuvent prescrire et utiliser des antifongiques, par exemple le fluconazole. De plus, vous pouvez prescrire une seringue, dans ce cas, la Miramistin ou la Chlorhexidine fera l'affaire.
En outre, les médecins recommandent de prendre des vitamines, car le mycoplasme se manifeste souvent dans un contexte d'immunité affaiblie. En outre requis de prendre des immunostimulants. Le plus célèbre d'entre eux: l'interféron, Wobenzym.
Certains utilisent en outre des remèdes populaires: citronnelle, ginseng, échinacée. Après le traitement, il est très important de subir un nouvel examen pour confirmer l'absence de mycoplasme dans le corps. Elle est effectuée au plus tôt 30 jours après la fin du traitement antibiotique.















